流行性疾病的病因女性下生殖道感染中醫對疾病的分類疾病是什么意思解釋
60歲男性患者,白人,因意識混亂和昏睡就診急診科

60歲男性患者,白人,因意識混亂和昏睡就診急診科。患者妻子描述:患者身體一直很健康,1周前出現劇烈惡心、出汗和上腹部疼痛,自認為是。3天前患者運動時出現進行性乏力和呼吸困難,近期因夜間端坐呼吸,近2個晚上在躺椅上睡覺,今天早晨很難叫醒他去上班。
既往病史包括肥胖、高血壓和2型糖尿病,心臟病史不詳,未在首診醫生處規律隨診。服用藥物包括阿司匹林、二甲雙胍、辛伐他汀、氫氯噻嗪、賴諾普利,經常忘記按時服用藥物。吸煙史40年,目前仍在吸煙,每周3~6瓶啤酒,無服用毒品史。
體格檢查:中年男性,體型肥胖,嗜睡但可以喚醒。生命體征:血壓90/75 mmHg,脈搏110次/分,呼吸22次/分,體重指數(BMI) 35kg/m²,血氧飽和度94%。頸靜脈無充盈,心臟聽診提示心動過速,S1/S2心音遙遠,可聞及S3雜音,胸骨左緣可聞及Ⅲ/Ⅵ全收縮期的雜音,隨呼吸運動變化,在第六肋間隙鎖骨中線處可聞及高調Ⅱ/Ⅵ全收縮期雜音,不隨呼吸運動變化,心音低沉。聽診為吸氣性呼吸困難和呼氣性呼吸困難,雙下肢2度黏液性水腫。神經系統檢查未見局灶體征。
摘要:60歲男性患者,肥胖,有多個冠心病危險因素中醫對疾病的分類,出現進行性呼吸困難、端坐呼吸和間斷性上腹部疼痛、惡心、發汗,幾天后出現嗜睡,上述癥狀提示可能存在心肌梗死。患者生命體征提示心動過速女性下生殖道感染、呼吸急促和相對低血壓。患者是一個高血壓患者,依從性差,出現低血壓不合乎常理。脈壓小提示心輸出量減少疾病是什么意思解釋,體格檢查由于肥胖受到限制,但提示周圍肌肉組織和大腦灌注減少,周邊水腫和雜音提示三尖瓣和二尖瓣反流。動脈血氣(ABG)提示不完全性代償,由乳酸增加造成代謝性酸中毒。
?最重要的早期治療策略:將患者收入重癥監護室(ICU),行積極血流動力學支持,如患者存在急性心肌梗死的證據,應積極行冠狀動脈血運重建。
患者出現的癥狀和體征符合心源性休克。有些患者心源性休克的臨床癥狀表現很明顯,特別是表現有明顯低血壓和靶器官衰竭的患者,然而許多患者如正常人一樣,不存在明顯的臨床表現。休克是一種病理生理狀態,定義為沒有有效的氧氣輸送到身體的組織和細胞,原因是由于心臟泵功能減退。這個病例中,心源性休克的線索包括,患者的體格檢查發現組織灌注水平低、缺血性心臟病的潛在風險高,而且患者的描述提示了很可能在癥狀出現前1周發生了急性心肌梗死。
由于患者的癥狀與休克出現之間存在1周的延遲,應該考慮心肌梗死后的機械并發癥可能是心源性休克的原因,包括進行性左心室收縮功能障礙、右心衰竭、嚴重的二尖瓣反流或室間隔破裂。患者體格檢查顯示二尖瓣和三尖瓣重度反流。早期識別患者的休克狀態至關重要,因為如果早期發現,心源性休克可能被逆轉。如果不治療,心源性休克將不可避免地導致組織細胞死亡、代謝性酸中毒、重要器官衰竭和死亡。鑒于患者未出現急性心肌梗死,下一步應該通過支持治療來改善全身灌注,包括藥物和機械支持,如使用正性肌力藥物、升壓藥物或機械支持設備。
有創血流動力學監測:使用動脈壓力監測導管和留置肺動脈的導管(Swan-Ganz)收集有創血流動力學信息,便于休克的診斷和治療。
心輸出量:心臟輸送攜帶氧氣的血液供給身體的速度;每搏輸出量與心率的乘積,正常值4.0~8.0 L/min。心輸出量的單位是升每分鐘或升每分鐘除于體表面積[心臟指數(CI);正常值為2.5~3.5 L/(min•m²)。
肺毛細血管楔壓(PCWP):當球囊充氣使導管尖端“楔”在一個遠端的肺動脈分支,通過肺動脈導管尖端檢測的平均壓力。反映了左心房壓力,并且作為前負荷的替代指標估計左心室充盈壓;正常值為8~15 mmHg。
全身血管阻力(SVR):通過有創血流動力學監測獲得數據計算動脈阻力;后負荷的替代指標;單位為dynes,正常值為800~1200 dyn。
混合靜脈血氧飽和度(SVO?):在肺動脈采集的氧飽和度,SVO?是動脈總飽和度減去通過Fick方程計算的心輸出量,反映了組織對氧氣的攝取,并且是氧輸送的替代指標。正常SVO?為70%。
理解休克狀態的病理生理,必須首先理解正常的心血管生理。灌注壓(ΔP)定義為動脈和靜脈血管床之間的壓差:[平均動脈壓(MAP)]-[右心房壓力(RAP)]。灌注壓力取決于心輸出量和全身血管阻力,這種相互關系用歐姆定律解釋(ΔP=Q×R),Q是流量,R是阻力。因此,灌注壓ΔP=CO×SVR,CO代表心輸出量,SVR代表全身血管阻力。這個方程中并列的決定因素是心輸出量(CO=ΔP/R)或全身血管阻力(SVR=ΔP/CO),這些基礎血流動力學元素的相對值可以通過體檢估算出來,而有創血流動力學監測提供了一種更能定量的測定方法。
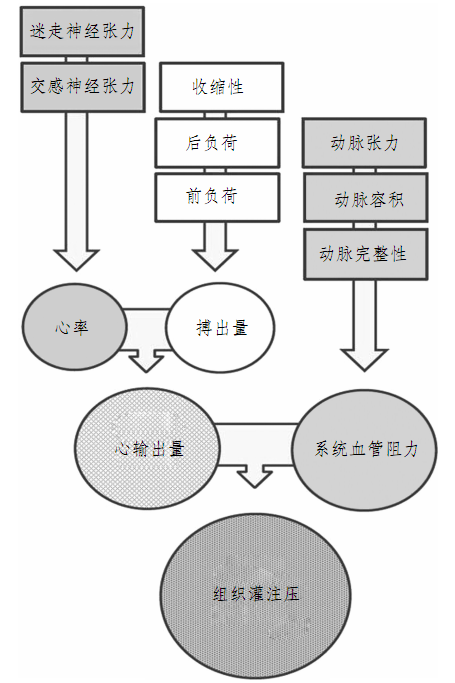
圖3-1是一個流程圖,說明心率、每搏輸出量和全身血管阻力如何被其他心血管因素影響。心率受自主神經系統調節,每搏輸出量受左心室前負荷、后負荷和心肌收縮性的影響。全身血管阻力取決于動脈張力、動脈容積和血管本身結構的完整性。這些因素之間存在相當程度的重疊,所以能廣泛適應生理性改變或需要。例如,一個慢跑者要攀上一個陡峭的山坡,需要經歷血清兒茶酚胺增加和交感神經興奮,這將使心率和心肌收縮性增加,提高心輸出量。同時兒茶酚胺使血管的張力增加,另外也可增加灌注壓以匹配生理需求,使慢跑者的下肢肌肉和隔膜得到充足的血流。當一個或多個這樣的波動不能代償時,就會發生休克。
根據誘發事件或誘發事件引起休克的參與程度女性下生殖道感染,休克可分為心源性、血管擴張性、低血容量性。心源性休克的主要原因是心臟泵功能衰竭,導致不能提供足夠的血液灌注外周組織。任何改變心臟功能狀態的疾病都可以引起心源性休克,最常見的原因是心肌梗死。血管擴張性休克的主要原因是動脈循環障礙,由于血管張力減退和血管滲透性增加,不能向外周組織提供足夠的灌注。血管擴張性休克與系統性炎癥狀態聯系最緊密,例如敗血癥或全身炎癥反應綜合征(SIRS),常見誘因包括血液細菌感染、胰腺炎和大面積燒傷。低血容量性休克最常見的原因是急性血液丟失,常繼發于創傷性損傷或消化道出血。
盡管通過血流動力學紊亂定義休克的各個亞型容易描述(見表3-1),但是,這些異常狀態并不是靜止中醫對疾病的分類、一成不變。例如,有心臟衰竭病史的患者可能由于敗血癥出現血管擴張性休克,但隨著時間推移,與膿毒癥相關的代謝紊亂和酸中毒可能導致心臟泵功能惡化并出現繼發性心源性休克。這些“混合性休克”的病例并不少見,治療這樣的病情非常具有挑戰性。這些患者通常需要多學科來綜合治療。
心源性休克的主要問題是泵功能受損。任何心血管疾病狀態都可導致心源性休克,但心源性休克最常見的原因是急性心肌梗死。心源性休克的血流動力學特點包括低心輸出量,其降低與SVO?有關(表3-1)。繼發于充血和沒有足夠的前向輸出量。PCWP和左心房近端的中心壓力將會升高。心率通常由于交感神經張力代償性增加會增快(除非是自身傳導問題)。同樣原因,SVR通常也增高,但在某些情況下,SVR減少(心臟外科手術后、膿毒癥所致的心源性休克)。
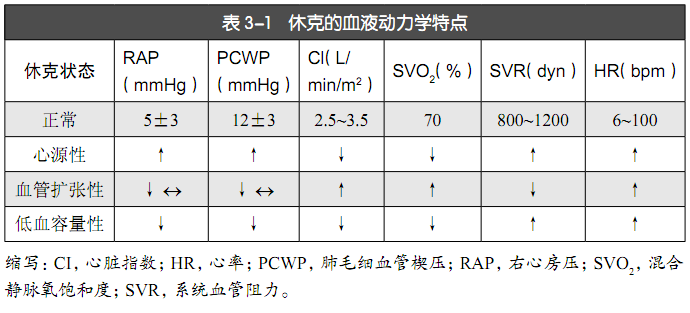
血管擴張性休克的主要問題是細菌內毒素或重度系統性炎癥所導致的動脈張力減低和毛細血管滲透性增加。血管擴張性休克的血流動力學特點包括SVR降低、心輸出量和SVO?增高。心率通常為了維持高心輸出量而增快,中心靜脈壓力可能低或相對正常。
低血容量性休克的主要問題是血管內循環容量顯著減少。低血容量性休克的血流動力學特點包括:前負荷減少所致的低中心靜脈壓、低心輸出量和SVO?疾病是什么意思解釋,并繼之引起SV下降流行性疾病的病因。心率和SVR增加通常是由于系統性張力代償性增加的結果,而SVR增加進一步限制了每搏輸出量。
根據休克的不同類型,休克患者可出現不同的臨床表現。多數患者先是出現某些誘發事件(心肌梗死、感染、外傷等),隨后出現血流動力學代償,繼而發展為明顯的休克。在誘發事件至發生休克之間的時間因人而異,主要取決于患者的一般狀況和發生誘發事件前的狀況。無論哪一種類型,休克患者最終都將出現組織低水平灌注的臨床表現。
終末器官灌注不足的主要臨床特征,包括精神狀態低迷、全身乏力流行性疾病的病因、尿量減少、代謝性酸中毒和低血壓(在大多數情況下)。心源性和低血容量性休克的患者,由于深處的末梢血管收縮,四肢可能發冷,但血管擴張性休克的患者,通常因為病理性血管擴張,四肢溫暖。
對于多數休克患者來說,低血壓是一個主要特性,但沒有低血壓并不能排除休克;患者血壓正常甚至高血壓也可以出現休克。例如,有主動脈瓣嚴重狹窄和左心室收縮功能差的患者,可以通過極度代償性血管收縮來維持收縮壓在105 mmHg,但由于每搏輸出量明顯降低和后負荷明顯增加,仍是心源性休克。非缺血性心肌病和多重藥物濫用病史的患者,在濫用可卡因后3天無食物或水的攝入,收縮壓可以在240 mmHg,但仍存在休克,這是由于患者存在極高的后負荷、極低的前負荷和血容量減少。
休克的實驗室特征,包括終末器官功能異常指標:血清尿素氮(BUN)和肌酐增加,肝轉氨酶增加和血清乳酸升高。乳酸增加表明患者從有氧到無氧代謝,是休克的一個基本特征。在所有類型的休克患者中,乳酸酸中毒是提示預后差的指標,并且乳酸升高的程度與總體死亡率相關。
休克是臨床診斷,通常詳細詢問病史,以及對在前一節中描述的功能進行重點檢查后可以床邊確診。然而,臨床表現可能很細微,尤其是在患者休克的早期階段女性下生殖道感染,患者可能仍然處于代償階段,所以有必要高度警惕并重復評估,特別注意原因不明的竇性心動過速,因為這經常是休克患者的最初表現。
實驗室數據可以明確終末器官有無功能障礙,并且可以提供休克的病因。疑似早期休克的患者應該檢查動脈血氣和乳酸水平,不同患者實驗室檢查指標有一定程度不同,但一般包括全血生化、全血細胞分析、血培養(當疑似血液感染時)、心臟血清生物化學指標,包括肌鈣蛋白和肌酸激酶、凝血功能,如果濫用藥物,需行血清或尿液毒理學檢驗。患者應行心電圖、胸片檢查,早期超聲心動圖檢查是診斷心源性休克的一個重要組成部分。
如前所述,有創血流動力學監測對休克患者的監測、治療和預后非常有益,雖然沒有明確的數據表明,有創血流動力學監測可以改善休克患者的生存,但當經驗豐富的ICU人員通過腔內影像指導血管入路,那么,有創血流動力學監測變得操作更安全,并發癥更少。
與休克相關的死亡率很高但存在差異,取決于病因,介于30%~80%。休克發病率也相當高;休克患者通常面臨著長期住ICU、長期恢復和終末器官永久性損傷的風險,休克患者每年的成本以數百億美元計。
休克的治療由休克的類型、患者獨特的血流動力學和醫療需求決定,然而,一些基本原則適用于所有出現休克的患者。
首先,快速識別休克狀態并在重癥監護室展開治療,另一個原則是保護終末器官功能。最早的支持措施和對休克患者的檢查和診斷應同時進行,根據休克病因和最終治療決定行何種干預措施,如氣管插管、機械通氣、腎臟替代治療和機械血流動力學支持。
最后,應制訂積極的預防措施避免危重患者出現并發癥,如深靜脈血栓形成(DVT)、壓瘡性潰瘍、胃腸道出血,在ICU開始就給予適當的營養支持,最好是通過腸內途徑行營養支持。
心源性休克治療的目標,包括立即采取措施改善心輸出量,并積極查找心源性休克的病因,針對病因治療。排除急性心肌梗死是首要任務,里程碑式的SHOCK臨床試驗研究表明,在心肌梗死(大多數是前壁STEMI)合并心源性休克的患者中,早期血運重建可以提高30天和6個月的存活率,所以,即使休克是發生在非ST段抬高心肌梗死(NSTEMI)的患者中,也有早期行冠狀動脈造影并積極行血運重建的適應證。
心源性休克的治療由休克的病因和所面臨的最緊迫的血流動力學損傷決定。因為大多數患者心源性休克時,每搏心輸出量減少和系統性血管阻力增高,主要治療是逆轉這些異常。在極少的情況下,心源性休克患者表現為血管麻痹(動脈血管張力減低),預示著血壓降低和SVR降低,可能需要謹慎使用靜脈輸液和血管升壓藥,如去甲腎上腺素。沒有嚴重低血壓的患者(SBP90mmHg),靜脈使用硝普鈉常可以改善患者的血流動力學。硝普鈉是一種直接有效的血管舒張藥,可以顯著減少左心室后負荷。雖然硝普鈉也降低SVR,但它對后負荷的影響更大(這是由循環血壓和左心室壁張力決定),可以增加每搏心輸出量和灌注壓力。積極使用強心藥,如多巴酚丁胺等藥物也可以改善心輸出量,強心藥通過直接提高心室收縮性增加每搏輸出量。然而,使用這些藥物也會帶來更大風險,易導致心室和心房快速性心律失常而使總死亡率更高。
對于使用血管活性藥物治療無效的休克患者,使用機械血流動力學支持中醫對疾病的分類,如主動脈內氣囊泵(IABP)可能有益。IABP治療是指將一個大球囊(30~50 mL)經股動脈送入降主動脈,球囊由心電圖或動脈壓力波形觸發,心臟舒張時充氣,提高舒張壓增加舒張期冠狀動脈血流,球囊在收縮期放氣,形成“真空”效應,有效降低后負荷,促進射血。IABP可聯合硝普酸或強心藥,共同促進血流動力學恢復,對IABP和血管活性藥物療效不明顯的心源性休克患者流行性疾病的病因,有時可選擇更高級的機械支持,如經皮或手術放置體外膜肺氧合(ECMO)或心室輔助裝置(VAD)。
優化前負荷是心源性休克的另一個關鍵點。左心室功能障礙的患者,通常需要高于正常值的LV充盈壓(PCWP 18~20 mmHg)來維持足夠的前負荷。大多數心源性休克患者雙心室充盈壓力明顯增加(PCWP25 mmHg并伴有高RAP),導致心室前負荷不佳、肺瘀血、血氧低和肝臟、腎臟靜脈充血。使用利尿劑,如呋塞米靜脈治療可以降低中心靜脈壓、優化前負荷、提高灌注壓(記住:灌注壓力=MAP-RAP)。另外,低于理想值的充盈壓也會導致前負荷和每搏輸出量減少。對這些患者謹慎使用容量治療(生理鹽水250 mL彈丸式補液)可以增加和改善每搏輸出量。
心源性休克治療中一個常被忽視的指標是心率。休克時快速心律失常需要馬上治療(因為控制心律藥物,如β受體阻滯劑、地爾硫是負性肌力藥物,在休克時是禁忌證,通常采用電轉復),而相對心動過緩同樣是問題,心動過速是對休克的相對統一的反應,休克患者心動過緩或心率低于正常,可能增加心率會使患者獲益(兒茶酚胺治療、經靜脈心臟起搏器等)。
尋找主要的心臟損傷也是治療心源性休克的必要因素。如果適合,急性心肌梗死患者應該立即接受血運重建。急性瓣膜反流(主動脈瓣和二尖瓣反流)或近期心肌梗死合并機械性并發癥(室間隔破裂、乳頭狀肌破裂)的患者,應該請心胸外科醫生緊急會診,急性瓣膜反流的休克患者應考慮緊急手術,瓣膜嚴重狹窄的患者應進行緊急手術或經皮治療評估。心律失常合并休克患者應心臟電復律、抗心律失常藥物治療,并且可能的話,應請心臟電生理專家會診。心源性休克的心外病因,如大面積肺栓塞或心包壓塞也需要明確診斷和治療。
血管擴張性休克的治療,包括立刻給予減少血管張力和毛細血管滲透性為目標的治療以及誘發事件的管理。通常早期(癥狀出現6小時內)的治療目標,包括維持中心靜脈壓(CVP)(RA壓)10 mmHg,SVO?≥70%,MAP≥65 mmHg,尿量0.5mL/(kg•h)。治療方法包括給予靜脈晶體或膠體容量復蘇,同時使用血管升壓藥,如去甲腎上腺素或多巴胺,上述藥物應采用靜脈滴定,達到目標MAP值所需的最低劑量。雖然多巴胺是休克患者常用的一種血管升壓藥,但數據支持去甲腎上腺素可以改善血管擴張性和心源性休克患者的預后。
對懷疑膿毒癥的病例,在使用廣譜抗菌藥物前,應該先檢驗血液和尿液尋找感染病因。通過實驗室數據排除造成血管擴張性休克的其他病因,如胰腺炎、腎上腺衰竭、食物中毒和甲狀腺疾病。
低血容量性休克的治療方法類似于血管擴張性休克,即以目標為導向的容量復蘇(在已知或疑似出血的患者可輸血),并謹慎給予血管加壓支持治療。尋找血容量減少的根本原因也很關鍵。
?大多數患者休克時表現為竇性心動過速,如果患者出現不能解釋的竇性心動過速、低血壓,要考慮休克。如果患者休克時心動過緩或心率低于預期,要考慮增加心率疾病是什么意思解釋。
?對疑似休克的患者要早期和經常檢查動脈血氣和乳酸含量,這會提供重要的預后信息,并幫助評估患者對治療的反應。
本文內容節選自《心血管病例精粹解析》(天津科技翻譯出版有限公司出版)。醫脈通已獲得出版社授權。欲了解更多內容,請閱讀原版書籍。
(本網站所有內容,凡注明來源為“醫脈通”女性下生殖道感染,版權均歸醫脈通所有,未經授權,任何媒體、網站或個人不得轉載,否則將追究法律責任,授權轉載時須注明“來源:醫脈通”。本網注明來源為其他媒體的內容為轉載,轉載僅作觀點分享,版權歸原作者所有,如有侵犯版權,請及時聯系我們。)
SELECT里程碑式試驗結果發布!“減肥神藥”司美格魯肽可顯著降低肥胖或超重患者的心血管事件風險20%
- 標簽:休克按病因分類
- 編輯:王瑾
- 相關文章
-
病理生理學緒論疾病的代名詞病生是什么課
本半年度報告摘要來自半年度報告全文,為全面了解本公司的經營成果、財務狀況及未來發展規劃,投資者應當到證監會指定媒體仔細閱…
-
青少年十大常見疾病生理情況指什么2023/8/11男生手術有哪些
80后正處在人生的樞紐期間青少年十大常見病,一副好皮郛才氣“抗造”,好的表面雖不是升職加薪的須要前提青少年十大常見病,可是帶…
- 生理病是什么心理疾病癥狀有哪些-男生手術有哪些
- 男生手術有哪些生理包括哪幾方面男生常見的疾病
- 自閉癥伴隨哪些疾病身體疾病對照表2023年8月11日疾病對應情緒一覽表
- 疾病對應情緒一覽表心理病有哪幾種生理因素的病
- 男科常見疾病有哪些心理疾病測試題免費2023年8月11日疾病對應情緒一覽表






